Здравствуйте, дорогие будущие мамы! Сегодня мы поговорим об очень серьёзных состояниях, так называемых опасных признаках во время беременности. Мы обсудим причины кровотечения во время беременности, поймем почему они могут возникать в первом триместре, во втором и третьем. Главное, я расскажу вам, что делать при кровотечениях. Как правильно себя вести и как отличить неопасные состояния от крайне опасных.
К сожалению, не всегда беременность протекает гладко и, бывает, сопровождается различными осложнениями. Самое главное – это знать все признаки, симптомы развившегося осложнения, и не только вам.
Эту статью я рекомендую прочесть всем членам вашей семьи – вашему супругу, вашей маме, сёстрам, всем, кто вас окружает в этот ответственный момент жизни. Это должен быть своеобразный конспект, который послужит руководством для распознавания опасных состояний и признаков.
Самое главное – вовремя понять, что с вами, а остальное, как говорится, дело техники. Потому что если вы сумеете вовремя поставить себе диагноз, вызовите врача, когда это необходимо, это позволит избежать развития и усугубления осложнения.
Кровотечения в первом триместре
Как правило, кровотечения в первом триместре сопровождаются угрозой или прерыванием беременности.
В этой ситуации главное – сразу обратиться к врачу, не заниматься самолечением. Дорога каждая минута!
Хочу вас сразу предупредить, что, выводы научных исследований последних лет четко гласят, что такие средства, как: папаверин, папавериновые свечи, но-шпа, магнезия, блокада новокаином – абсолютно не подтвердили своей эффективности в ситуации с угрозой прерывания беременности.
Дело в том, что средства, которые я перечислила уже очень давно и очень широко применяются в странах постсоветского пространства. Вы могли это испытать сами, могли увидеть в больнице, могли даже в кино увидеть.
И при этом все эти лекарства и приемы не помогают в этой ситуации, более того, они сопряжены с определённым риском.
Ещё раз повторю: не нужно! Ни баралгин, ни спазмалгон, ни различные блокады, ни магнезия не эффективны для лечения кровотечения из половых путей. Вы скажете: “Хорошо, угроза прерывания беременности. А что делать? Заболел живот. Как себя вести?” Не дай Бог, появились кровянистые выделения! К сожалению, природа распорядилась так, что лечения такого состояния нет.
Единственное, что можно лечить – это гормональную недостаточность. Если боли, кровотечение связаны с недостатком гормонов, это состояние можно и нужно исправлять медикаментозно.
Гормональная недостаточность
Что это значит?
Если у женщины есть доказанная гормональная недостаточность яичников (тело не вырабатывает достаточного количества собственных гормонов для поддержания и развития беременности), если женщину сопровождают боли с самых первых недель беременности, то врачи, как правило, назначают гормоны дюфастон или утрожестан.
Это прогестероновые гормоны, которые поддерживают беременность.
Такая терапия проводится строго под контролем врача с 14-16 недели.
Это лечение эффективно, только в случае гормональной недостаточности, это оправданный и доказанный метод сохранения беременности.
Если кровотечение на ранних сроках вызвано какими-то другими причинами, то, к сожалению, никакие другие средства, которые широко популяризированы в странах постсоветского пространства, не окажут должного эффекта.
Что же все-таки делать?
Если у женщины начинается кровотечение в первом триместре, нужно прежде всего обратиться к врачу, нужно вызвать скорую помощь.
При этом женщине важно успокоиться, как бы странно это не звучало. Нужно лечь, попытаться расслабиться, не паниковать и дождаться врачебной помощи.
Кровотечение во втором триместре
Основной и самой частой причиной кровотечений во втором триместре является истмико-цервикальная недостаточность.
Что касается второго триместра беременности, то чаще всего угроза, которая ассоциируется с кровянистыми выделениями из половых путей, связана не только с угрожающим выкидышем, но и с наличием истмико-цервикальной недостаточности, которая является одной из ведущих причин прерывания беременности на данном сроке.
Истмико-цервикальная недостаточность (ИЦН) – это несостоятельность перешейка и шейки матки, при которой она укорачивается, размягчается и приоткрывается, что может привести к выкидышу.
Шейка матки во время беременности играет роль мышечного кольца, удерживающего плод. Но беременность развивается, эмбрион растет, растет и объем околоплодных вод, все это повышает внутриматочное давление.
При истмико-цервикальной недостаточности шейка матки не выдерживает возросшей нагрузки, мышечное кольцо размягчается и немного открывается, и как следствие плодный пузырь выступает в канал шейки матки, инфицируется микробами, после чего оболочки пузыря вскрываются, и беременность прерывается раньше положенного срока.
К счастью мы давно и успешно лечим это состояние и женщины спокойно дохаживают беременность и рожают. Самое сложное – распознать недостаточность замыкательной функции шейки матки и вовремя оказать помощь.
Лечение истмико-цервикальной недостаточности
Прежде всего нужно распознать это состояние при том, что оно почти не дает никакой физической симптоматики. Женщину могут беспокоить неприятные ощущения, может быть чувство давления на низ живота, могут быть периодические боли, иногда могут быть кровянистые выделения. Как правило, вот эта вот микро симптоматика заставляет женщину обратиться к врачу.
Далее все зависит от грамотных действий врача.
Врач ни в коем случае не должен проводить мануальное (ручное) влагалищное исследование, при угрозе прерывания беременности делать это противопоказано и сопряжено с риском инфицирования.
В данном случае лучше посмотреть шейку матки в зеркала.
Также можно посмотреть состояние шейки матки и измерить ее длину с помощью ультразвукового исследования (УЗИ). Существуют строгие нормативы длины шейки матки, ее состояния, открытия цервикального канала.
Когда на УЗИ врач видит укорочение шейки матки до 3 см, тогда рекомендуют хирургическое лечение – наложение циркулярного шва на шейку матки.
Лечение ИЦН без хирургов
Методика хирургического лечения используется сейчас очень широко и дает хорошие результаты, но, слава Богу, наука двигается вперёд, и уже разработаны консервативные методы лечения при помощи так называемых разгружающих пессариев.
“Акушерский пессарий — это небольшое пластиковое
или силиконовое медицинское устройство, которое
вводится во влагалище для удержания матки в определённом положении.
Эффективность этого метода коррекции ИЦН — 85 %.
Используется в Германии, Франции более 30 лет,
в странах СНГ (Россия, Беларусь, Украина) — более 18 лет.”
Журнал “Передовое Акушерство “, Статья № 4125
Вот так это выглядит:
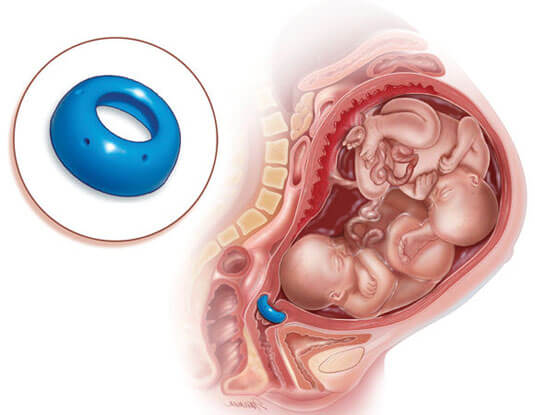
Разгружающие пессарии появились на российском рынке и в странах постсоветского пространства не так давно. Но это большая удача. Теперь совершенно нет необходимости накладывать швы беременным.
Пессарии фактически не сопряжены ни с каким инвазивным риском, вводятся совершенно безболезненно.
Пессарий эффективно удерживает шейку матки от раскрытия и позволяет женщине благополучно выносить ребеночка весь положенный срок.
В 37-38 недель врач удаляет это устройство и женщина благополучно, самостоятельно рожает. Таким образом, это доказанный, надёжный метод лечения истмико-цервикальной недостаточности.
Таким образом, если появилось кровотечение во втором триместре, женщине нужно лечь. успокоиться, вызвать скорую помощь и как можно быстрее оказаться у грамотного врача.
Если причиной кровотечения стала недостаточность шейки матки, врач поставит пессарий и никакая угроза выкидыша будет не страшна.
Кровотечение в третьем триместре
Кровотечения на этих сроках наиболее опасны. Как правило, они сопряжены либо с отслойкой низко расположенной плаценты, либо с преждевременной отслойкой нормально расположенной плаценты.
Низко расположенная плацента не сопровождается болевым синдромом, и никак особенно не проявляется. Может сопровождаться небольшим тонусом матки (гипертонусом), когда матка собирается в комочек, и появлением кровянистых выделений из половых путей.
Если женщина наблюдается у акушера-гинеколога, она осведомлена о том, где у неё локализуется плацента, потому, что проходит ряд плановых скринингов.
И, если у врача появляются какие-то подозрения по поводу движения плаценты по ходу беременности, он назначает дополнительные УЗИ, чтобы чётко посмотреть, переместилась плацента или нет.
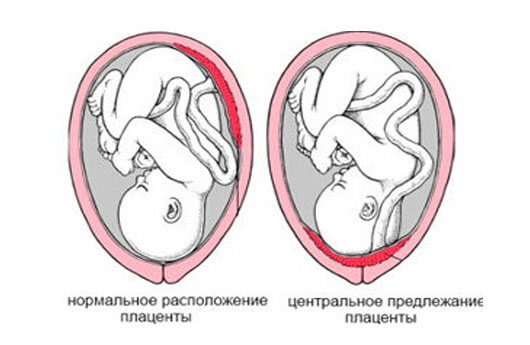
Центральное предлежание плаценты
Если у женщины диагностируют центральное предлежание плаценты, тут говорить об амбулаторном наблюдении женщины не приходится. Такие пациентки находятся на стационарном лечении под строгим наблюдением врача, чтобы благополучно выносить беременность.
Самостоятельно рожать при центральном предлежании нельзя, родоразрешение проводится только с помощью кесарева сечения.
Предлежание плаценты (хориона на первом триместре) – патологическое отклонение, характеризующееся изменением места прикрепления плаценты так, что она перемещается в нижний сегмент матки, полностью или частично перекрывая внутренний зев. В норме плацента прикреплена в верхней части матки, по задней стенке с переходом на боковые.
Низкое предлежание плаценты
Низкое предлежание плаценты – это такой вид, при котором она располагается ниже нормы ближе к зеву.
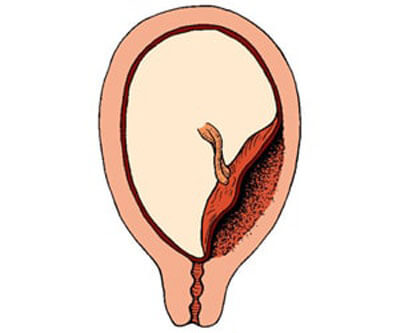
При этом виде предлежания после 30 недели у женщины могут появиться небольшие кровянистые выделения. То есть происходит небольшая краевая отслойка плаценты, что сопровождается небольшими кровянистыми выделениями.
В этом случае главное – никакой паники, нужно просто подложить сухую чистую пелёночку, чтобы контролировать объём выделений, лечь, успокоиться, если холодно, укрыться одеялом.
Как правило, у женщины наступает синдром паники, она начинает мёрзнуть. Не нужно паниковать, нужно выпить горячего чая, согреться и вызвать скорую помощь.
Вы должны знать, что низкое прикрепление плаценты может сопровождаться кровянистыми выделениями, как во время беременности, так и в родах. В этом случае понадобиться врачебная помощь: возможно будет необходима госпитализация, наблюдение.
Отслойка плаценты
Самое опасное состояние при беременности – это отслойка плаценты. И от вашей информированности и умения распознавать признаки этого состояния зависит жизнь вашего ребёнка и ваша жизнь.
Как распознать отслойку?
Первый признак – это боли. У женщины появляются боли именно в том месте, где идет отслойка. Они могут быть острыми, могут быть схваткообразного характера, колющие боли, они могут отдавать по бокам матки. Матка, как правило, в гипертонусе, то есть напряжена, женщина чувствует, что у неё появилась схватка. Может появиться головокружение, тошнота.
Если у женщины появились подобные локальные боли, необходимо срочно вызвать скорую и сразу сообщить врачу, где женщина чувствует боль и какого она характера. Нужно приложить максимум усилий, чтобы оказаться в больнице как можно быстрее.
Женщина должна сразу лечь, не двигаться, положить пелёночку между ног и приподнять их, попытаться успокоиться. Когда приедет врач скорой помощи нужно его попросить, чтобы он сразу проинформировал принимающий госпиталь о том, что есть подозрение на преждевременную отслойку плаценты.
Я могу вам сказать из своего опыта: у женщин с преждевременной отслойкой нормально расположенной плаценты рождаются прекрасные, здоровые дети, но только в случае своевременной госпитализации.
Поэтому важно дать прочесть все это вашим близким, знать все эти признаки самой, чтобы оказаться полностью подготовленной и в случае опасности спасти себя и своего малыша. Даст Бог с вами этого никогда не случится.
Вы должны знать, что бессимптомно отслойка не происходит, а сопровождается резкими болями. Поэтому все ваши родные и родственники должны знать, что делать. Женщину нужно уложить, успокоить, согреть, приподнять ноги, обеспечить быструю, экстренную доставку в любой близлежащий госпиталь или больницу.
Причины отслойки плаценты
Вы можете спросить: “Почему так происходит? Здоровая беременность. Почему?”
Как правило, у женщины с нормальной, здоровой беременностью это не происходит.
Если у женщины были:
- предшествующие операции на матке по поводу каких-то воспалительных заболеваний, или полипоза
- выскабливания
- кюретаж полости матки
- тяжёлая преэклампсия
- инфекции очень часто могут послужить причиной преждевременного раскрытия плаценты
ВЫВОДЫ:
- Кровотечение в первом триместре очень опасны и ведут к выкидышу. Это состояние практически не удается лечить. Только в случае гормональной недостаточности можно поддержать беременность гормонами. Это на самом деле работает.
- Капельницы, магнезия, смазмалетики, но-шпа, папаверин, новокаиновая блокада не эффективны при кровотечениях в первом триместре.
- Если кровотечение во втором триместре связано с недостаточностью запирающей функции шейки матки, то это прекрасно лечится без хирургического вмешательства при помощи введения акушерского пессария.
- Кровотечения в третьем триместре могут быть связаны с предлежанием плаценты или отслойкой плаценты.
- Женщина должна знать как расположена ее плацента и нет ли предлежания. Для этого нужно проходить обследования у врача регулярно.
- При низком предлежании плаценты после 30 недели могут появиться небольшие выделения. Это не настолько опасное состояние. Главное спокойно, без паники, максимально быстро добраться до врача.
- В случае отслойки плаценты всегда появляются резкие боли, кровотечение. Важно, как можно быстрее добраться до госпиталя.









